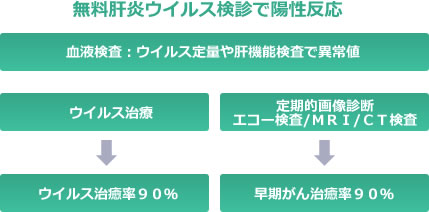
肝癌撲滅運動:無料肝炎ウイルス検診
肝臓癌撲滅運動と画像診断
-無料肝炎ウイルス検診があります-
ウイルス性肝炎が慢性化すると肝細胞癌を発生することが分かってきました。 肝細胞癌で死亡する方は年間3万人を超え、悪性腫瘍で死亡される方の臓器別分類では肝細胞癌は第5位となっています。肝細胞癌による死亡をなくすため、全国地方公共団体では肝癌撲滅運動が展開されるようになりました。
この運動の目的はウイルス性肝炎を撲滅すると、新たな癌患者が少なくなり、患者さんの早期診断、早期治療が可能となって医療費抑制と癌死亡者の減少が見込めます。
具体的には
- 診断されずに放置されている肝炎患者さんを全て発見するため、無料肝炎ウイルス検診が受けられるようになっています。医療費のご心配をせずに、検査が行えますので、是非、検査をお受けください。検査は血液検査です。
- 現実に肝炎ウイルス治療の副作用は大幅に軽減していますし、完治する確率も90%程度まで大幅改善されています。治療の完遂率も改善して、治療を受けられた患者様の喜びのお顔を拝見できる機会も増えてきました。
一方で、肝細胞癌の早期診断もエコー検査やCT検査、MRI検査などの画像診断により、多く進歩しています。ウイルス肝炎の患者様、慢性肝炎の患者様や脂肪肝の患者様などは、定期的な画像診断検査をお受け頂く事をお勧めします。
肝細胞癌の治療も同時に大きく進歩しており、ステージ1での治療では90%以上の完治が望めます。
まさに、肝癌撲滅運動にふさわしい医療が提供されています。
肝細胞癌の画像診断
肝細胞癌の画像診断はMRI検査が最も優れていると言われています。MRI検査では多種類の画像を撮影します。T1強調像、T2強調像、拡散強調臓(DWI)、などの他、造影剤EOBを注射して行うダイナミックMRI検査(DMRと呼ばれます)があります。7回以上の撮影の撮影を繰り返しますが、検査時間は30分から40分程度です。このようにして肝細胞癌に特異的な所見が得られ、良性腫瘍との区別を正確に行っています。造影剤注射後の早期相の腫瘍濃染が肝細胞癌に特異的な所見です。肝血管腫や転移性肝癌では遅延性に腫瘍周辺部の濃染が見られます。
ダイナミックCT検査(DCT)もMRI検査に劣らず、高精度の検査です。DCT検査でも造影剤注入により、特異的所見が得られます。MRI検査が出来ない場合にはダイナミックCT検査が用いられます。肝細胞癌に特異的な腫瘍マーカーはPIVKA2とAFPです。DMRやDCT検査や腫瘍マーカーは肝細胞癌の診断や治療後の経過観察に併用してもちいます。
肝細胞癌のダイナミックMRI画像
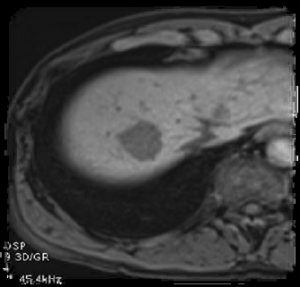
造影前
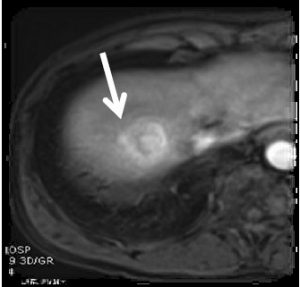
動脈相
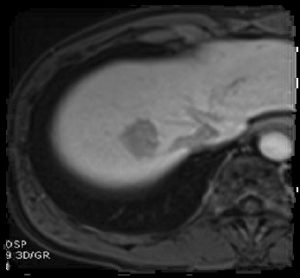
遅延相
肝細胞癌のダイナミックCT 画像
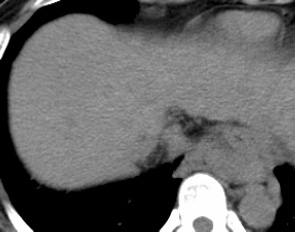
造影前
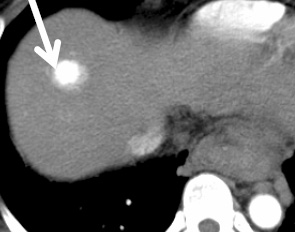
動脈相
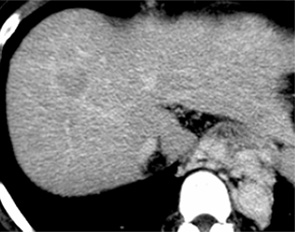
遅延相
いろいろな肝癌
原因は?
肝臓の悪性腫瘍の存在を示唆する特異的症状はない・・・といわれています。倦怠感、体重減少、食思不振、お酒が飲めなくなった、吐血、下血などの症状は肝細胞癌患者様によく見られますが、これは同時に存在する肝硬変による症状です。これらの自覚症状が現れる前に肝臓癌の診断を行う必要があります。その為には血液肝炎検査、血液肝炎ウイルス検査、肝臓超音波検査などの他、必要性に応じてCT検査やMRI検査を行います。
肝臓にできる腫瘍には大腸癌などの他の臓器癌からの転移性肝癌が最も多く次いで肝細胞癌、胆管癌、肝血管腫(良性腫瘍)、肝嚢胞などがあります。これらの腫瘍は種類により画像の特徴が異なりますので、CT検査やMRI検査、あるいは超音波検査などで区別ができます。
また、血液腫瘍マーカーも肝腫瘍の鑑別には有効です。AFPやPIVKA2は肝細胞癌に、CEAやCA19-9は胆管癌や転移性肝癌に特異的に見られます。肝血管腫や肝嚢胞では腫瘍マーカーは上昇を示しません。
他の癌は発生原因はまだ特定されていませんが、胆管癌の発生に対して揮発性油脂の関連が議論されています。アルコール性肝炎や脂肪肝も肝細胞癌の発生に多少の関連があると言われています。
転移性肝癌は肝臓に出来る癌の中で最も多いものです。転移性腫瘍の画像上の特徴はターゲットサインといって、二重円状の陰影が現れます。
その他の肝臓腫瘍は稀ですが、肝細胞癌との鑑別が大変困難です。鑑別のためには患者様の臨床像を事細かに分析して、適切に診断するよう努める必要があります。
| 悪性腫瘍 | 良性腫瘍 |
|---|
| 転移性肝癌 | 肝血管腫 |
| 肝細胞癌 | 血管筋脂肪腫 |
| 胆管癌 | FNH 限局性結節性過形成 |
| 悪性リンパ腫 | 肝細胞腺腫 |
| 血管内細胞腫瘍 その他 | 肝嚢胞 その他;肝膿瘍など |
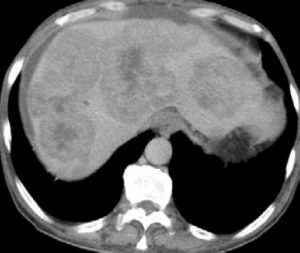
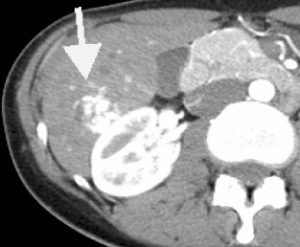
肝転移のCT画像;ターゲットサイン
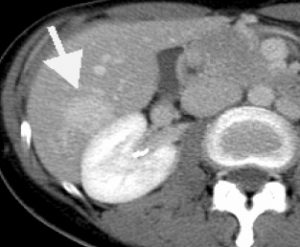
肝血管腫のDCT画像;遅延性濃染
造影前
動脈相
遅延相
肝臓できる腫瘍は良性腫瘍と悪性腫瘍(癌)があります。
悪性腫瘍には大腸癌や肺癌など他の臓器癌からの転移する肝癌が最も多く次いで肝細胞癌、胆管癌、肝血管腫(良性腫瘍)、肝嚢胞などがあります。肝臓の悪性腫瘍の存在を示唆する特異的症状はない・・・といわれています。倦怠感、体重減少、食思不振、お酒が飲めなくなった、吐血、下血などの症状は肝癌が進行した際に現れる症状ですので、自覚症状が現れる前に肝臓癌の診断を行う必要があります。その為には血液肝機能検査、血液肝炎ウイルス検査、人間ドックの肝臓超音波検査などを行って早期に癌の存在を知る必要があります。肝臓腫瘍は種類により画像の特徴が異なりますので、肝腫瘍が見つかれば、CT検査やMRI検査を行って悪性腫瘍の鑑別を行うことが必要です。他の肝臓腫瘍は稀ですが、肝細胞癌との鑑別が大変困難です。鑑別のためには患者様の臨床像を事細かに分析して、適切に診断するよう努める必要があります。
胆管癌の発生に対して揮発性油脂の関連が議論されていますが、ま確定的ではありません。アルコール性肝炎や脂肪肝も肝細胞癌の発生に多少の関連があると言われています。近年、脂肪肝の患者様が増えていますので、要注意です。
転移性肝癌は肝臓に出来る癌の中で最も多いものです。肝臓の腫瘍が転移性腫瘍であることが分かれば原発巣を特定する必要があります。転移性腫瘍の画像上の特徴はターゲットサインといって、二重円状の陰影が現れます(提示したDCT)。また、血液腫瘍マーカーも肝腫瘍の鑑別には有効です。AFPやPIVKA2は肝細胞癌に、CEAやCA19-9は胆管癌や転移性肝癌に特異的に見られます。肝血管腫や肝嚢胞では腫瘍マーカーは上昇を示しません。
ウイルス肝炎はウイルス駆除ができていないと慢性肝炎に移行し、最終的には肝硬変となって生存に必要なタンパク合成などができなくなり、脳症や腹水貯留などを来して生命を失ってしまいます。それだけではなく、肝硬変にいたるどこかの時点で必ず肝細胞癌を併発してしまいます。肝炎を伴わないウイルスキャリアーという状態でも肝細胞癌ができる事がありますので、ウイルス肝炎と肝細胞癌には深い関連性があります。稀ではありますが、インターフェロン療法などでウイルスが駆除されたあとや脂肪肝に肝細胞癌の発生を見ることもありますので、本当にやっかいです。
腫瘍マーカーはかしこく選択
血液腫瘍マーカーは発生した癌にほぼ特異的に増えるタンパク質です。
検査を選択する際にはその特異性を考慮してお選びください。
また、高頻度の癌に対する腫瘍マーカーを選択することも必要です。
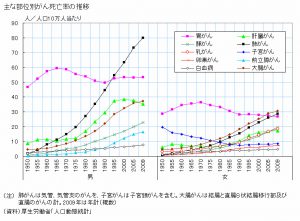
胃癌と子宮癌、白血病以外の癌死亡は全て、最近、急増しています。
中でも肺癌が特に増加が著しく、次いで大腸癌、乳癌、卵巣癌、前立腺癌が顕著です。
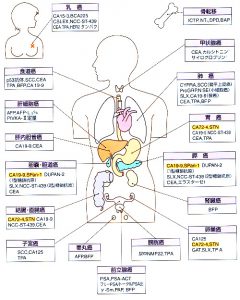
| 腫瘍マーカー |
肺癌 |
大腸癌 |
肝臓癌 |
胆嚢癌 |
膵臓癌 |
前立腺癌 |
乳癌 |
卵巣癌 |
子宮癌 |
甲状腺癌 |
| CEA |
○ |
○ |
|
○ |
○ |
|
○ |
|
|
○ |
| CA19-9 |
|
○ |
|
○ |
○ |
|
|
|
|
|
| AFP |
|
|
○ |
|
|
|
|
|
|
|
| PIVKA2 |
|
|
○ |
|
|
|
|
|
|
|
| NSE |
○ |
|
|
|
|
|
|
|
|
|
| CA15-3 |
|
|
|
|
|
|
○ |
|
|
|
| PSA |
|
|
|
|
|
○ |
|
|
|
|
| CA125 |
|
|
|
|
|
|
|
○ |
○ |
|
| SCC |
○ |
|
|
|
|
|
|
|
○ |
|
| カルシトニン |
|
|
|
|
|
|
|
|
|
○ |
| サイログロブリン |
|
|
|
|
|
|
|
|
|
○ |
| シフラ |
○ |
|
|
|
|
|
|
|
|
|
肺癌の早期診断
胸部レントゲン写真には写らない早期肺癌がある
肺癌は早期診断が大切であることは周知の通りで、肺癌は現在、癌死亡原因の第一位です。
肺癌による年間死亡者は男性が5万人、女性が1万8千人です。肺癌は50歳以上に多く、 70歳台では激増しています。年間発生者は8万4千人に上ります。戦後、喫煙者が増加した事と、その世代が高齢化した事が大きな原因です。
肺癌死亡をなくすため胸部Xpによる検診が行われています。
一方で胸部Xpによる肺癌診断の精度となると、かなり限界があることが判明しつつあります。
進行癌であってもは胸部Xpで検出困難な肺癌がある・・・ことはもっと強調されなければなりません。早期肺癌に限っては、癌の胸部Xpの濃度が極単に薄く、人間の目には判別できません。この場合は胸部Xpの限界といえます。また、正常構造物が肺癌の影と重なって見えなくしてしまう場合があります。胸部大動脈や縦隔、心臓、肝臓や肋骨などです。これらの問題は検診事業としては必ずクリアしなければならないことです。早期肺癌を発見してこそ検診の意義が大きいわけですから肺癌検査のあり方を見直す必要性も検討されています。最近では肺癌検出精度に優れた肺癌CT検診も少しづつひろまり始めています。
CT検診ではX線被曝が増えることが懸念材料です。この問題は現在、大いに研究が進んでいます。当院では現在の機器で可能な限り被ばく線量を減らす工夫をしています。従来のCT検査では胸部Xp100枚分の被ばく線量がありましたが、現在当院では、10枚分まで低減しています。
症例1 は早期肺癌です。手術後にいくら見直しても胸部Xでは肺癌を見いだすことは不可能です。
胸部Xpで指摘困難な肺癌は早期肺癌に限らず、進行癌の場合でもみられます。
症例2 は進行癌です。毎年検診を受けていましたが、異常所見の指摘を受けたことはありませんでした。
今回初めて検診胸部Xpで異常所見を指摘され、CT検査を行ったところ、既に進行癌でした。
CT検査の後で胸部Xpを見直しましたが、異常所見を指摘するのはかなり困難を伴います。
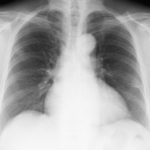
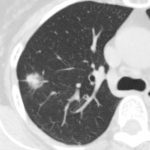
症例1;
胸部レントゲン写真では 指摘困難な早期肺癌
CTでは容易 に診断可能、手術後10年無再発
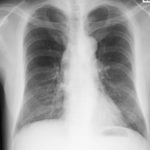
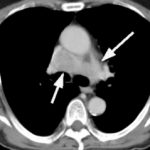
症例2;
気管分岐部から発生した肺癌;大細胞癌、高度肺気腫 毎年検診を受けていましたが、 異常所見の指摘を受けたことがありませんでした。今回初めて検診胸部Xpで異常所見を指摘されCT検査を行ったところ、既に進行癌でした。胸部Xpの異常所見を指摘するのはかなり困難を伴います。
肺癌の鑑別診断
早期肺癌に酷似したGGO肺炎
CTによる経過観察も選択肢の一つ
注意しなければならない点は症例3です。COP肺炎といって間質肺炎の一種ですが、CT所見は肺癌に酷似しています。手術ではなくステロイド治療で陰影は完全に消えました。この区別は専門家でも、なかなか難しいものですが、不要な手術をなくすためにも間質肺炎による肺野結節陰影を区別出来る様、努力が払われなければなりません。
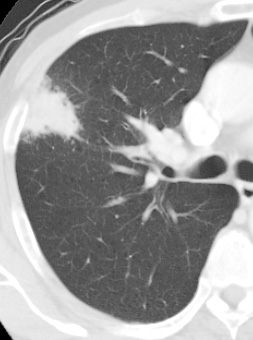 症例3
症例3
間質肺炎による肺野結節陰影
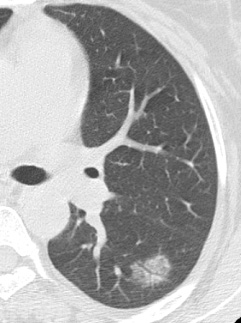
症例4
GGOとはCT画像で、すりガラス状の結節陰影を意味します。
GGOは早期肺癌だけでなく間質肺炎にもみられる 画像所見です。この症例は肺癌が疑われましたが、 3年間の経過観察で陰影が消えました。
不要な検査や手術を行わずに済みました。 針生検やPET検査を行っても、GGOと肺癌の鑑別は困難です。
診断が紛らわしい場合には担当医を信じ、勇気を持って待つことも大切です。
肺癌CTの被曝低減
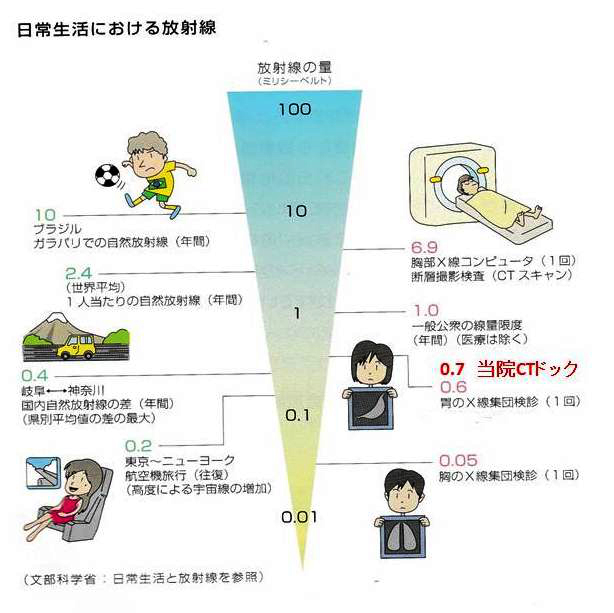
当院CTは被曝が10分の1
おおざっぱに言って、普通の胸部CTは胸部Xp撮影の100回分の被曝があります。一般公衆の年間被曝は胸部Xpで20枚分にあたります。胃の集団検診10回分が一般公衆の被曝1年分に相当します。
現在、当院では被曝を10分の1に低減して胃の集団検診と同程度にしています。今後も、さらに被ばく線量を下げたCT機種が臨床現場に登場すると推定されています。
不要な被曝は当然さけなければなりませんが、検査を躊躇しすぎて早期癌を放置することも、さけなければなりません。
子宮癌の診断
MRI検査は内診不要で高精度!!
子宮癌の年間罹患者は21000人前後で、子宮頸癌が約10000人、子宮体癌が11000人です。年間死亡者数は子宮頸癌が2700人、子宮体癌が2000人、部位不明が1300人です。発症年齢から見ると、子宮頸癌は20歳台から40歳前後まで増加し、その後は横ばいとなります。子宮体癌は閉経後の50-60歳台に発生することが多く、女性ホルモンが影響していると考えられています。高齢出産、妊娠、出産の有無や月経不順、卵胞ホルモンの投与などが危険因子です。子宮頸癌はヒト・パピローマウイルスの感染が主たる原因と考えられています。このウイルスのワクチンが開発されましたが、副作用の点で現在、見直しが行われています。
子宮頸癌、子宮体癌の手術後の10年生存率は1期ではいずれも90%を越えていますが、Ⅱ期になると70%程度に落ちますので、早期診断、早期治療が大変重要になってきます。
子宮頸癌は若年でも発症することから、20歳以上の女性に公的補助のあるがん検診が行われています。おおくの子宮癌検診は内診、細胞診や経腟エコーなどが組み合わされます。ところが、子宮癌検診受診率は韓国の70%、欧米の80%と比較して、我が国は大変低い水準にあります(20%)。子宮癌検診の受診率は大いに改善すべきすが、若い女性にとっては内診に抵抗感があるのかもしれません。
とはいえ、子宮癌を放置するわけにはいきません。内診されるのがいやだとお感じになる方はMRI検査をお勧めします。
MRI検査では子宮内診が不要ですから、嫌悪感は取り除くことができます。
子宮癌の早期診断の為には、定期的な子宮癌MRI検査をお勧めします。 子宮はMRI検査にはうってつけの臓器です。CT検査やエコー検査とは正常子宮が3層に分かれてきれいに見えるからです。何よりも子宮癌の発生母地である子宮内膜が鮮明に見えるのです。
子宮は膣に面した子宮頸部とその奥の子宮体部からできています。また、子宮は外側に筋層が、中央部に移行帯と呼ばれる黒い帯状構造があります。最深部に子宮内膜があり、3者は明瞭に区別できます。
子宮内膜はMRIT2強調像(下図)では真っ白で、生理の状態により厚みが変化します。子宮内厚は通常1cm前後です。子宮内膜は子宮頸部から子宮体部までつながっています。
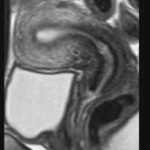
正常子宮
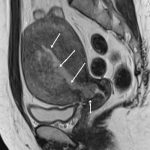
子宮体癌
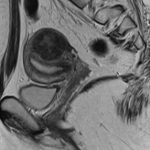
子宮筋腫
乳癌の早期診断
MRI検査が最もすぐれている
乳癌はどんどん増えています。2015年は癌患者全体が98万人で、女性では乳癌患者数がついに第1位となりました。乳癌罹患者は約9万人と推定されています。臓器別の癌死亡者では乳癌が第5位で、 年間1万3000人が乳癌で死亡しています。
それでも、早期乳癌の治療成績は悪くなく、乳癌進行度0期(非浸潤癌、乳管や小葉内限局型)や1期(直径2cm以下、リンパ節転移なし)では手術後の5年生存率は100%と91%です。ところが4期では10%に下がります。乳癌死亡を減らすためには乳癌の早期診断が大変重要です。
乳癌を早期診断するには実際にはどうすればいいのでしょうか。
1)自己触診;まずは、ご自分の手の平で優しく、乳房に触れてみて、硬いしこりがあるかどうかを確認して下さい。なにか異常を感じたら、必ず医師に相談してください。実際に効果のある方法です。
2)自己触診で何も異常がないときでも、次に示すような危険因子がないかどうか、確かめて下さい。危険因子のある方は、必ず医師に相談してください。
<乳癌危険因子>
- 初潮が早い
- 月経周期が規則ただしい
- 月経周期が短い
- 閉経が遅い
- 出産未経験(未婚を含む)
- 高齢出産の経験がある
- 社会的階層が高い(高学歴など)
- 太っている
- 家族に乳癌の人がいる
- 良性の乳腺疾患の既往がある
- 子宮体癌、卵巣癌の既往がある
- 長期間ホルモン補充療法を受けている
- 片側乳癌になった既往がある
- 多量の飲酒をしている
3)画像診断
一般的には乳房X線検査と乳房エコー検査の組み合わせが、最初に行われています。
早期診断という点 からみれば、これでは不十分な点もあります。当院は乳腺MRI検査を早期乳癌診断方としてお勧めしています。 2007年のLancet掲載論文では早期乳癌(非浸潤癌)の検出率はマンモグラフィーが56%、乳腺MRI検査92%とされ、MRI検査の有用性が示されています。実際にはMRI検査が最も正確な診断方法であるとしてヨーロッパやアメリカでは乳癌のスクリーニング検査に用いられています。我が国でも2012年にMRI乳癌ドックの有用性が示されました。
4)定期的検査 乳癌発症率は30歳以後はどんどん高まりますから、ただ1回の検査が正常だからと言って、長期間大丈夫だとはいえません。できれば年1回程度の定期的検査をお勧めします。スタートは30歳頃でもよいと思われます。
5)CT検査で偶然、乳癌が発見されることも珍しくはありません。
下図に、実際の早期乳癌症例をお示しします。無症状でしたが他の目的で行った胸部CT検査で偶然乳腺腫瘍を発見しました。経過観察4年後に増大傾向があったため生検すると、乳癌細胞を認めました。
エコー検査でもMRI検査でも、乳癌は明瞭に描出されています。
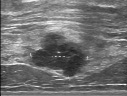
エコー検査
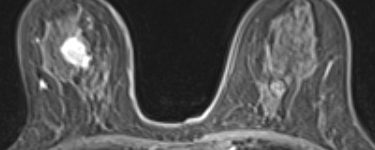
MRI検査
卵巣癌の早期診断
卵巣癌は早期診断がかなり困難
子宮癌検査、卵巣癌検査をかねる骨盤MRI検査
卵巣癌は40歳代から増加、50歳から60歳代に罹患率のピークを迎える悪性腫瘍です。初期の卵巣癌はほとんど症状がありません。ここにお示しする症例のように、倦怠感を感じるというだけで、すでに腹膜播種、肝転移が起こっている事が多いのです。腹部のしこりを感じるとか、膀胱が圧迫されて尿が近くなると言うような症状が出たときは、さらに進行しています。
卵巣癌の早期発見のために血液腫瘍マーカー検査や経腟超音波検査などによる検診が試みられましたが、検診の有用性は示されていません。さほどに、卵巣癌の早期診断は困難です。年1回の定期的検査としてMRI検査を行えば卵巣癌の早期診断への道が開けるかもしれません。子宮癌の定期検査としてMRI検査を行っても、卵巣が見えますので、MRI検査は有用です。
一方、卵巣腫瘍の85%は良性腫瘍です。下腹部辺りの違和感など自覚症状を感じても成熟嚢胞性奇形種、卵巣嚢腫や子宮内膜嚢胞など良性病変である可能性が高くMRI検査でこれらの疾患の区別がつきますので、ご安心いただけます。
<卵巣癌の発生要因>
- 卵巣癌の遺伝的関与は5-10% 近親者の卵巣癌/BRCA1,BRCA2遺伝子の変異
- 出産歴のないこと
- 多のう胞性卵巣症候群
- 子宮内膜症
- 肥満、食事、排卵誘発剤使用
- 10年以上にわたるホルモン補充療法
- 経口避妊薬の使用は卵巣癌のリスクを低下させる
などの事が現在分かっています。
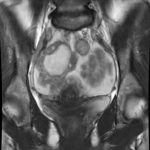
51歳 女性 卵巣癌
腹膜播種
生来健康
最近、倦怠感あり
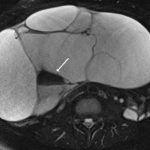
44歳女性
悪性成熟嚢胞性奇形種
MRI画像;脂肪抑制T2強調像
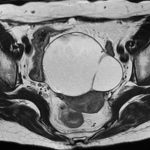
72歳女性
卵巣嚢腫
子宮、左付属器全摘
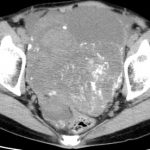
65歳女性
石灰化卵巣癌
CT検査
胃癌の診断:上部消化管透視検査とCT検査
胃透視検査でも早期胃癌は見つけられる
癌の深部浸潤と遠隔転移はCTで
胃癌の診断は胃カメラ・・・と最近は決まり文句のように言われていますが、検診では胃カメラを圧倒する数の上部消化管透視検査が実施されています。早期胃癌や胃癌の粘膜病変に対する診断精度は胃カメラにはおよびませんが、上部消化管透視検査でも左の症例のように早期胃癌の発見は可能です。上部消化管透視検査は現在でも有意義な検診方法として利用されています。
一方、CT検査は主に胃癌の肝転移、リンパ節転移、肺転移など癌の広がりを診断するのに適しています。胃に近接する膵臓や肝臓、リンパ節や副腎などにできた腫瘍との鑑別にもCT検査は役立ちます。
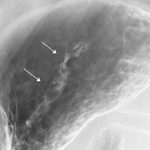
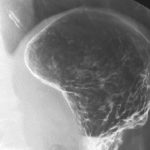
68歳 男性
早期胃癌 隆起性病変 上部消化管透視検査 H ピロリ感染陰性 食思不振
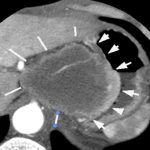
59歳 男性
胃癌 CT検査
腹腔動脈根部リンパ節転移と胃壁の肥厚
膵臓癌の診断
新しい検査法MRCPは早期診断に有用
膵臓癌は40歳代から発生し、年齢とともにどんどん増加します。80歳代では人口10万対140程度まで、増加の一途をたどります。現在発見される膵臓癌の85%は手遅れで手術適応がなく、5年以上生存するのは2%に過ぎないと言われます(TED発表)。膵癌発生率は現在の日本では第5位ですが、人口の高齢化率が上昇すれば、発生率もさらに高くなると思われます。症例1-4にお示しするような膵臓癌の様々なタイプがあります。それぞれ、様子が異なっています。
症例1,2はすでに進行癌で、症例3、4が早期癌に分類されます。いずれのタイプでも早期癌の段階で発見するのは、なかなか困難です。症例1,2はいずれも検査紹介を受けて行ったもので、すでに進行がんでした。症例3、4は当院患者様で、慢性膵炎の経過観察を画像診断で行っていたところ、膵管内型膵癌を疑う事ができたものです。
膵癌特異的腫瘍マーカーとしてCA19-9などが用いられていますが、早期癌の診断に有効性の高いものはありません。テレビ番組TEDで紹介されたようにメソテリン蛋白の測定が早期癌でも有用であると言われていますが、まだ、実用段階にはないようです。やはり膵臓癌の早期診断は画像診断に頼らざるを得ないようです。
高精度の造影CTやMRIによる膵管画像(MRCPと呼ばれます)では1.5cm程度の膵癌も診断することができますので、左横腹や背部に違和感や痛みを感じる場合には、膵臓癌の可能性を除外してはいけません。単なる腰痛と考えて放置しないようにすることが、手術可能な膵癌を診断する最後の機会となります。MRCPは造影剤を用いない検査ですから、被験者にとって侵襲性が低く、年1回の検診やドックとしての有用性が高いと思われます。
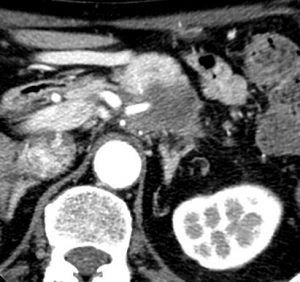 症例1 72才男性
症例1 72才男性
充実性進行癌
背部痛で来院
CT画像
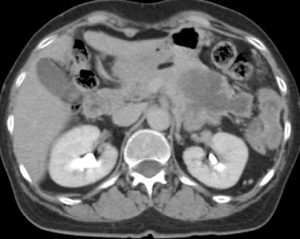
症例2 64才 女性
嚢胞性進行膵癌
左下腹部痛で来院
CT画像
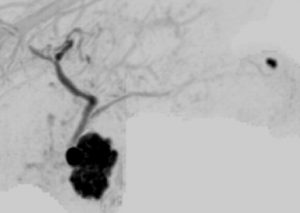
症例3 44才女性
膵管内腫瘍型膵癌
主膵管の不規則拡張
膵頭十二指腸切除
MRCP画像
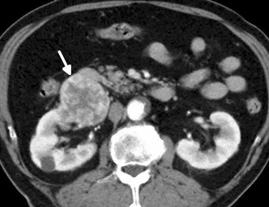
腎臓癌
手術後7年以上、元気で生存中の初期膵癌手術例
大切な、画像診断による経過観察
症例4
74歳男性
高アミラーゼ血症精査でCT検査;2008年2月6日
2009年8月までの間、CTで経過観察。
当初、明瞭ではなかった腫瘍陰影が(矢印)が出現しました。
浸潤性膵管癌で膵頭十二指腸切除術を施行。
手術後7年、お元気で生存中。厳重な画像診断による経過観察が初期膵臓癌の発見に役立った症例です。
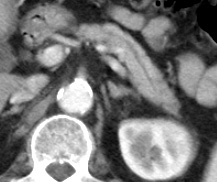
2008.2.6
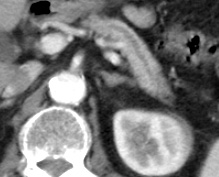
2008.5.26
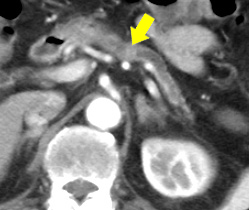
2009.8.17
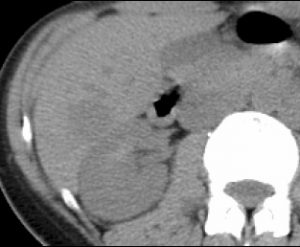
腎臓癌CT 画像
腎臓癌CT 画像
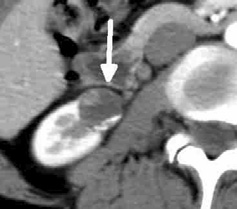
腎血管脂肪腫 CT 画像;脂肪が多く黒っぽいのが特徴
副腎皮質腺腫による高血圧;Cushing 症候群のCT 画像
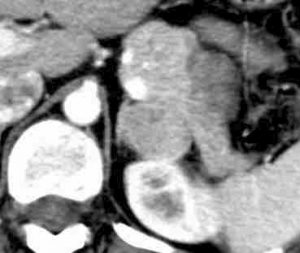
尿路病変のCT 画像
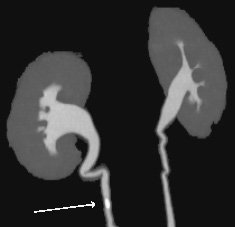
右尿管結石CT 画像
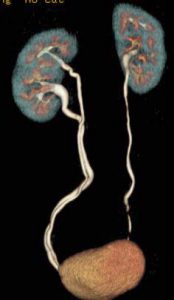
右重複尿管CT 画像
先天的腎盂尿管接合部狭窄による水腎症CT 画像
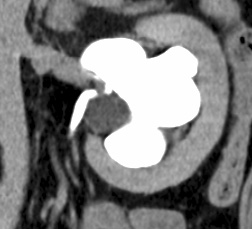
膀胱癌CT 画像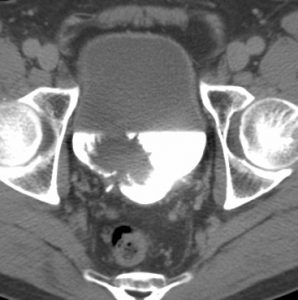
解離性胸部大動脈瘤と胸部大動脈内腫瘍
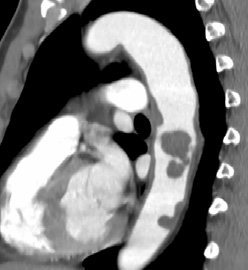
































 症例1 72才男性
症例1 72才男性  症例2 64才 女性
症例2 64才 女性  症例3 44才女性
症例3 44才女性 



















